Согласно определению Всемирной организации здравоохранения, «Телемедицина — это комплексное понятие для систем, услуг и деятельности в области здравоохранения, которые могут дистанционно передаваться средствами информационных и телекоммуникационных технологий, в целях развития всемирного здравоохранения, контроля над распространением болезней, а также образования, управления и исследований в области медицины».
С развитием сферы информационно-телекоммуникационных технологий меняется и медицина. Появление гаджетов, доступности сотовой связи и интернета, включая мобильный 3G и 4G, меняет облик медицины. Если двадцать лет назад речь шла в основном о телефонных консультациях, то со временем даже такое бесплатное ПО, как Skype, позволило пациенту поговорить лицом к лицу с врачом даже из аптеки (был в Европе несколько лет назад такой проект, где аптеки оснастили кабинками для консультаций с врачами).
Более того, облик телемедицины меняют и носимые гаджеты. Впервые появившийся в 1970-х годах пульсометр теперь стал неотъемлемой частью многих «умных» часов. Это – еще один источник для сбора информации, которая пригодится врачам для постановки диагноза и разработки рекомендаций.
Телемедицина как один из ведущих трендов в последние годы должна привлекать большое внимание со стороны инвесторов. Под катом я попытаюсь рассказать о том, как телемедицина меняется сейчас и благодаря каким факторам это происходит.

На что сейчас способны носимые гаджеты? Они собирают информацию о перемещениях, считают количество шагов и замеряют пульс. При развитии отрасли эти данные будут становиться все более точными – как известно, пока пульсометры не отличаются хирургической точностью в своих измерениях.
Первый ЭКГ-монитор сердечного ритма, фирма Polar, 1977 год. Он использует оптическую технологию измерения пульса, популярную в современных устройствах.

Первые в мире спортивные умные часы Polar Sport Tester PE 2000 с кардиомонитором и будильником.

Современные «умные» часы.

Интеграция с современными гаджетами, такими как фитнес-трекеры и просто смартфоны, на которых установлены приложения спортивные приложения и дневники питания, позволят врачам получить максимальное количество информации о пациенте.
Так, вероятно создание программного обеспечения, которое единовременно собирает из всех заданных приложений данные о поведении пациента, о его активности и питании, после чего сдабривает эту информацию фотографиями еды из инстаграма и отправляет в клинику, где пациент проходит лечение и консультации.
Как один из примеров домашнего комплекса для сбора информации, такой как изменение веса тела, измерение сахара в крови, а также монитор артериального давления и анализа мочи, можно привести туалетную комнату Washlet, разработанную совместно компаниями Toto и Daiwa House. Такая комната от японских производителей стоит минимум $6100, затем цена растет в зависимости от необходимых дополнений.

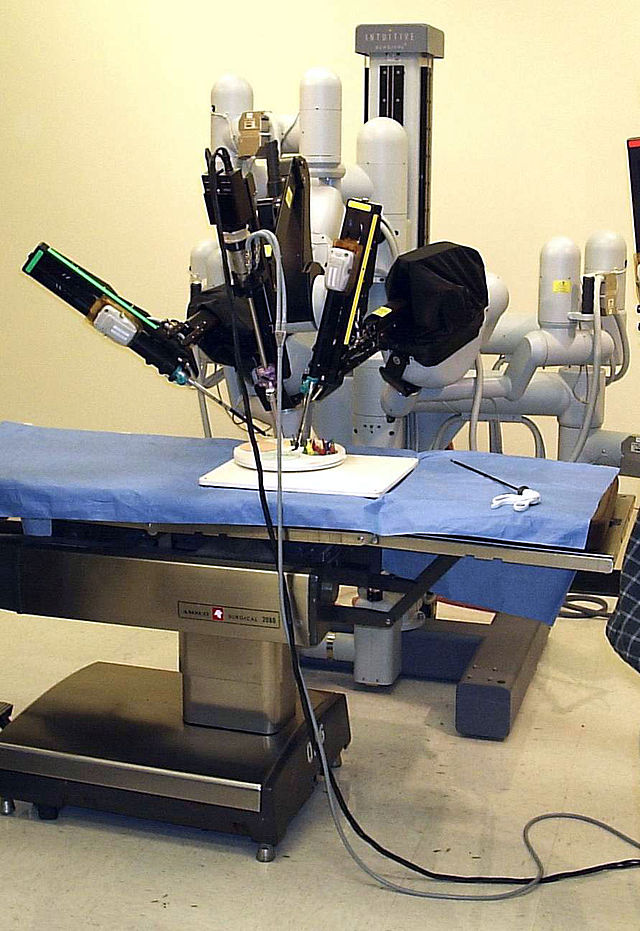
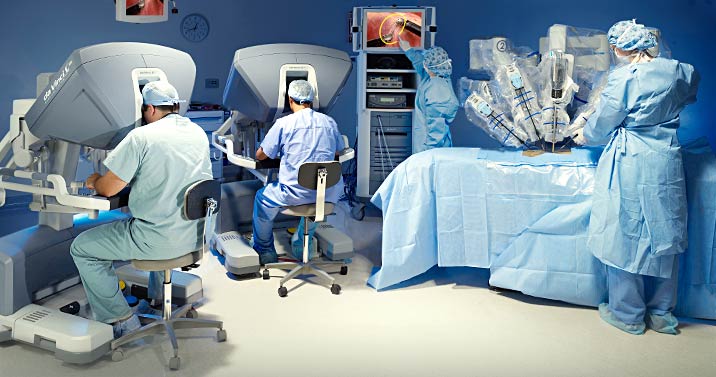
Наверное, про робота-хирурга Da Vinci знают все. Если нет – тогда подробнее: это состоящий из двух блоков робот, с помощью которого хирург, сидящий за пультом, видящий участок в 3D формате с многократным увеличением и работающий с джойстиками, управляет четырехруким роботом, расположенным на любом расстоянии от него.
Да Винчи установлен в сотнях клиник по всему миру, а двадцать аппаратов размещены в России.
Эта часть работает непосредственно с пациентом.
Направление телехирургии само по себе появилось в 1980-е годы, а уже в 1985 была проведена первая успешная операция с помощью робота на головном мозге.
У хирургии с применением роботов есть масса плюсов, среди которых исключение риска заражения хирурга – а это позволяет работать в любом месте, включая находящиеся под карантином области, снижение риска инфицирования раны и минимальная болезненность после операций.
Отличный пример использования телемедицины – в эпизоде «Во льдах» (Frozen) сериала «Доктор Хаус». Там Хаус руками одного из участников экспедиции лечит женщину-врача, заставляя парня просверлить ей голову. В эпизоде вроде как и телехирургия, только не с помощью робота, а с помощью живого человека.

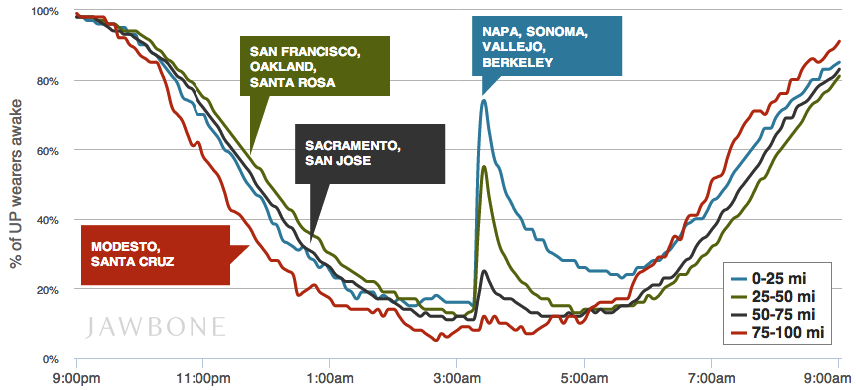
Снятые с браслетов Jawbone UP и Jawbone UP24 данные однажды позволили определить эпицентр землетрясения. Все просто: чем ближе к эпицентру, тем раньше люди просыпались посередь ночи. И чем дальше от него, тем меньше людей в принципе реагировали на подземные толчки.
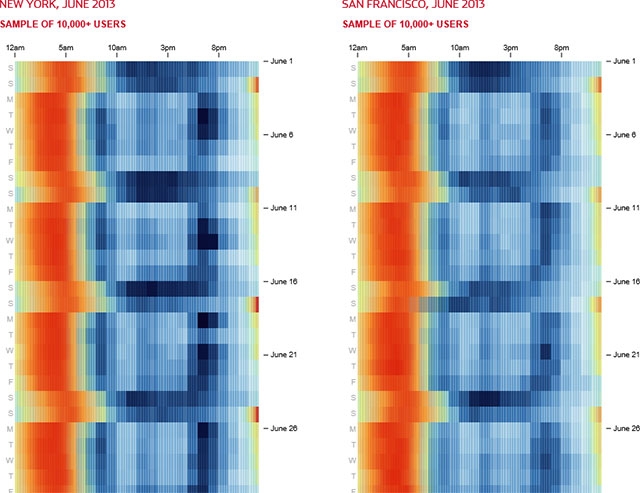
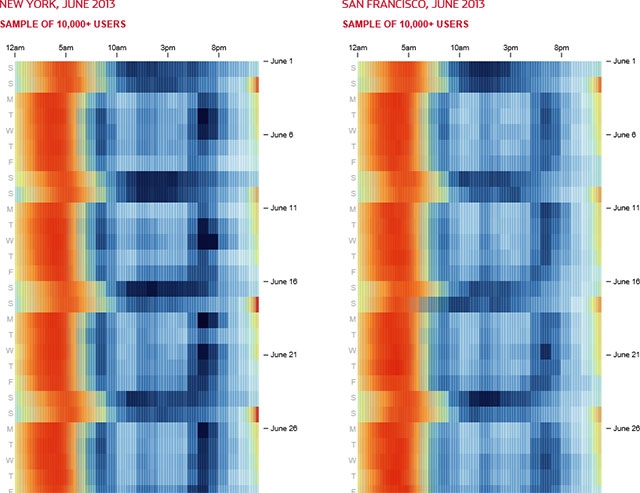
Имея в своем распоряжении данные с множества носимых гаджетов, уже можно определить, как люди спят, как их сон зависит от наличия в городе метро, от необходимости преодолевать большие расстояния до работы. И до скольки люди спят по выходным. Такие исследования уже проводились.
А что, если использовать все эти данные для медицины? Понять, как на артериальное давление влияет приближенность к асфальтобетонному заводу или к водоемам?
Не стоит забывать: речь идет не только о браслетах, но и о других устройствах, включая смартфоны и планшеты, а также, возможно, камеры наблюдения, установленные на улицах и в помещениях, для определения настроения людей.
Система распознавания лиц, думаю, позволит дать информацию о том, где у людей и при каких обстоятельствах улучшается настроение. Например, так можно узнать, какая музыка, звучащая на эскалаторе метро, лучше подействует на спешащих на работу людей с утра.
С развитием сферы информационно-телекоммуникационных технологий меняется и медицина. Появление гаджетов, доступности сотовой связи и интернета, включая мобильный 3G и 4G, меняет облик медицины. Если двадцать лет назад речь шла в основном о телефонных консультациях, то со временем даже такое бесплатное ПО, как Skype, позволило пациенту поговорить лицом к лицу с врачом даже из аптеки (был в Европе несколько лет назад такой проект, где аптеки оснастили кабинками для консультаций с врачами).
Более того, облик телемедицины меняют и носимые гаджеты. Впервые появившийся в 1970-х годах пульсометр теперь стал неотъемлемой частью многих «умных» часов. Это – еще один источник для сбора информации, которая пригодится врачам для постановки диагноза и разработки рекомендаций.
Телемедицина как один из ведущих трендов в последние годы должна привлекать большое внимание со стороны инвесторов. Под катом я попытаюсь рассказать о том, как телемедицина меняется сейчас и благодаря каким факторам это происходит.

Носимые устройства для сбора информации
На что сейчас способны носимые гаджеты? Они собирают информацию о перемещениях, считают количество шагов и замеряют пульс. При развитии отрасли эти данные будут становиться все более точными – как известно, пока пульсометры не отличаются хирургической точностью в своих измерениях.
Первый ЭКГ-монитор сердечного ритма, фирма Polar, 1977 год. Он использует оптическую технологию измерения пульса, популярную в современных устройствах.

Первые в мире спортивные умные часы Polar Sport Tester PE 2000 с кардиомонитором и будильником.

Современные «умные» часы.

Интеграция с современными гаджетами, такими как фитнес-трекеры и просто смартфоны, на которых установлены приложения спортивные приложения и дневники питания, позволят врачам получить максимальное количество информации о пациенте.
Так, вероятно создание программного обеспечения, которое единовременно собирает из всех заданных приложений данные о поведении пациента, о его активности и питании, после чего сдабривает эту информацию фотографиями еды из инстаграма и отправляет в клинику, где пациент проходит лечение и консультации.
Телемедицинские комплексы как часть умного дома
Как один из примеров домашнего комплекса для сбора информации, такой как изменение веса тела, измерение сахара в крови, а также монитор артериального давления и анализа мочи, можно привести туалетную комнату Washlet, разработанную совместно компаниями Toto и Daiwa House. Такая комната от японских производителей стоит минимум $6100, затем цена растет в зависимости от необходимых дополнений.

Удаленная хирургия
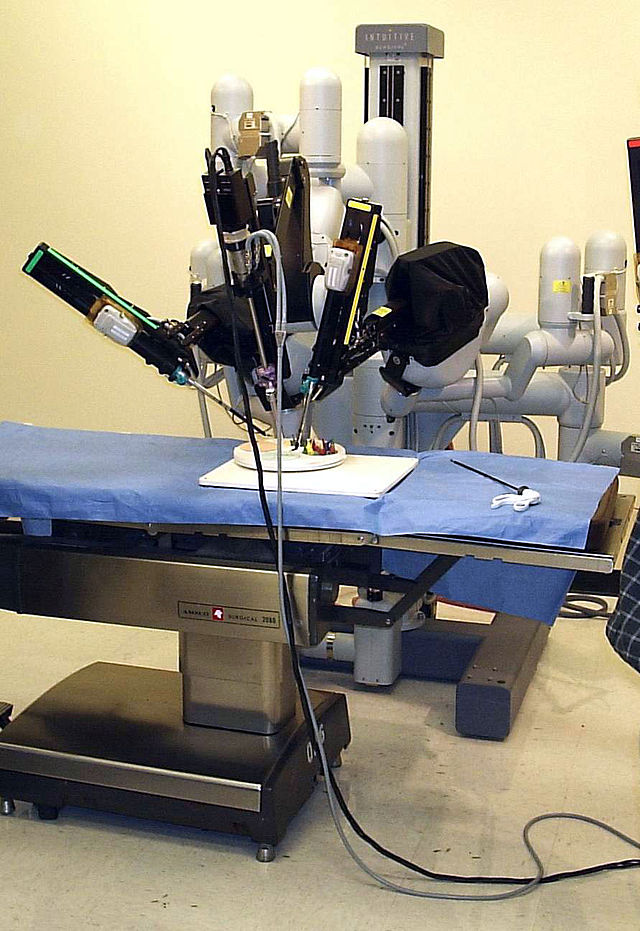
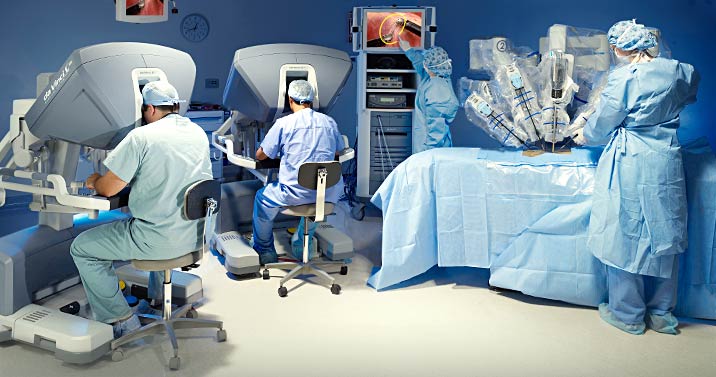
Наверное, про робота-хирурга Da Vinci знают все. Если нет – тогда подробнее: это состоящий из двух блоков робот, с помощью которого хирург, сидящий за пультом, видящий участок в 3D формате с многократным увеличением и работающий с джойстиками, управляет четырехруким роботом, расположенным на любом расстоянии от него.
Да Винчи установлен в сотнях клиник по всему миру, а двадцать аппаратов размещены в России.
Эта часть работает непосредственно с пациентом.
Какие операции выполняются с применением Да Винчи
• Восстановление митрального клапана
• Реваскуляризация миокарда
• Абляция тканей сердца
• Установка эпикардиального электронного стимулятора сердца для бивентрикулярной ресинхронизации
• Желудочное шунтирование
• Фундопликация по Nissen
• Гистерэктомия и миомэктомия
• Операции на позвоночнике, замена дисков
• Тимэктомия — операция по удалению вилочковой железы
• Лобэктомия легкого
• Эзофагоэктомия
• Резекция опухоли средостения
• Радикальная простатэктомия
• Пиелопластика
• Удаление мочевого пузыря
• Радикальная нефрэктомия и резекция почки
• Реимплантация мочеточника
• Гидроконкатенация тканей головного мозга
• Тиреоидэктомия
• Тонзиллэктомия
• Реваскуляризация миокарда
• Абляция тканей сердца
• Установка эпикардиального электронного стимулятора сердца для бивентрикулярной ресинхронизации
• Желудочное шунтирование
• Фундопликация по Nissen
• Гистерэктомия и миомэктомия
• Операции на позвоночнике, замена дисков
• Тимэктомия — операция по удалению вилочковой железы
• Лобэктомия легкого
• Эзофагоэктомия
• Резекция опухоли средостения
• Радикальная простатэктомия
• Пиелопластика
• Удаление мочевого пузыря
• Радикальная нефрэктомия и резекция почки
• Реимплантация мочеточника
• Гидроконкатенация тканей головного мозга
• Тиреоидэктомия
• Тонзиллэктомия
Направление телехирургии само по себе появилось в 1980-е годы, а уже в 1985 была проведена первая успешная операция с помощью робота на головном мозге.
У хирургии с применением роботов есть масса плюсов, среди которых исключение риска заражения хирурга – а это позволяет работать в любом месте, включая находящиеся под карантином области, снижение риска инфицирования раны и минимальная болезненность после операций.
Отличный пример использования телемедицины – в эпизоде «Во льдах» (Frozen) сериала «Доктор Хаус». Там Хаус руками одного из участников экспедиции лечит женщину-врача, заставляя парня просверлить ей голову. В эпизоде вроде как и телехирургия, только не с помощью робота, а с помощью живого человека.

Большие данные в телемедицине
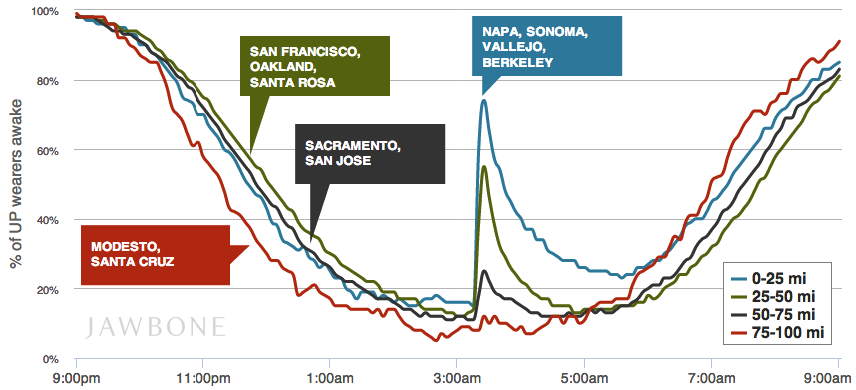
Снятые с браслетов Jawbone UP и Jawbone UP24 данные однажды позволили определить эпицентр землетрясения. Все просто: чем ближе к эпицентру, тем раньше люди просыпались посередь ночи. И чем дальше от него, тем меньше людей в принципе реагировали на подземные толчки.
Имея в своем распоряжении данные с множества носимых гаджетов, уже можно определить, как люди спят, как их сон зависит от наличия в городе метро, от необходимости преодолевать большие расстояния до работы. И до скольки люди спят по выходным. Такие исследования уже проводились.
А что, если использовать все эти данные для медицины? Понять, как на артериальное давление влияет приближенность к асфальтобетонному заводу или к водоемам?
Не стоит забывать: речь идет не только о браслетах, но и о других устройствах, включая смартфоны и планшеты, а также, возможно, камеры наблюдения, установленные на улицах и в помещениях, для определения настроения людей.
Система распознавания лиц, думаю, позволит дать информацию о том, где у людей и при каких обстоятельствах улучшается настроение. Например, так можно узнать, какая музыка, звучащая на эскалаторе метро, лучше подействует на спешащих на работу людей с утра.