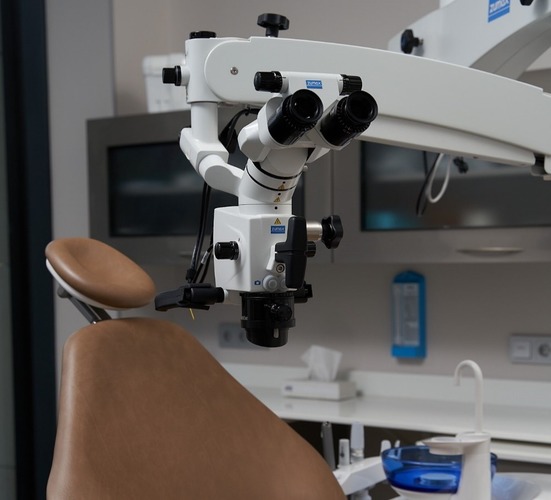
Лечите нерв без такой штуки? Утройте оценку рисков.
Ответственность за своё здоровье — тяжёлая штука. Очень приятно отдаться в заботливые руки всезнающих врачей и вообще не думать о том, что они делают.
К сожалению, хороший результат так получается не всегда. Среди стоматологов тоже есть так себе профессионалы.
Сейчас на пальцах покажу и расскажу, на что стоит обратить особенно пристальное внимание, если вы хотите минимизировать риски. Будет ликбез по ОБЖ в стоматологии.
Разберём частые процедуры, как они могут проводиться, как они должны проводиться с точки зрения оценки рисков и оптимума цена/качество — и как понять, что что-то пошло не так, не обладая медицинским образованием.
Так что, граждане, приготовьтесь, сейчас я вам вручу немного ответственности за своё здоровье.
Профгигиена
Фатально ошибиться с профгигиеной непросто. В подавляющем большинстве случаев обезболивание не делают, и, если что-то пойдёт кардинально не так, вы это неизбежно почувствуете. Есть, конечно, ряд обстоятельств, которые могут сделать процедуру болезненной. Например, кариес или рецессия десны, т.е. состояние, когда она обнажает какую-то часть зуба, которую в норме обнажать не должна. Но врач-гигиенист всё видит и должен об этом рассказать. Если случай у вас сложный и чистка нужна какая-то более глубокая, чем обычно, вам могут предложить обезболивание, не пугайтесь.
Что делает врач-гигиенист? Проводит очистку твёрдых и мягких отложений на всех-всех-всех поверхностях зубов — в том числе и для того, чтобы снизить их чувствительность.
Есть несколько разновидностей процедуры: ультразвуковые системы, порошкоструйные аппараты, лазерная чистка и чистка вручную. У каждой — своя специфика. Как правило, используется комбинация этих методов.
- Порошкоструйный аппарат. Для очистки зубов используется кинетическая энергия движущихся воздушных и абразивных частиц. Метод, конечно, эффективный, но грань между эффективностью и безопасностью довольно тонкая. Аппаратов с таким принципом действия много, в том числе noname. Советую относиться к ним с большой осторожностью. Особенно к простеньким, где непонятно, какое давление и какие частицы используются.
Если абразив будет слишком жёстким, а давление слишком сильным, можно повредить эмаль. А если рука гигиениста дрогнет — набить полные десневые карманы нерастворимыми частицами и здорово содрать верхний слой клеток со слизистых.

Источник

Источник
- Ультразвуковые приборы — это устройства с рабочим наконечником, который колеблется с частотой 20–40 кГц и таким образом счищает зубной налёт.
Если доктор будет неаккуратен и некорректен, он может покрошить эмаль и повредить поверхности зуба, что чревато в том числе некрозом тканей. Другие неприятности, которые могут случиться, — слишком сильная вибрация и ощущение нагрева.

Источник

Источник
Подозреваю, что у вас появился вопрос про бытовые электрощётки. Так вот: они исключительно звуковые. Разница — в частоте колебаний, с которой двигается чистящая головка щётки. Ультразвук начинается с 20 кГц. У звуковых щёток эта частота намного меньше. Навредить себе такими невозможно. Нет, при должном таланте можно и обычной, мануальной, сделать себе нехорошо. Но, как правило, вам ничего не грозит.
- Лазер выпаривает жидкость из зубных отложений, после чего убирать их, слой за слоем, становится намного проще. Зубную эмаль при этом он затрагивать не должен, потому что в ней нет жидкости.
Процедура эффективная, но список противопоказаний тоже большущий. Не путайте профгигиену с лазерным отбеливанием — такая процедура тоже есть.
Источник
- Для ручной чистки гигиенисты используют специальные инструменты с вращающимися силиконовыми головками, профессиональные щётки и пасты с разной абразивностью — для каждого человека такая паста подбирается индивидуально. Мы выбрали для себя именно этот вариант, потому что неожиданностей меньше: мы досконально знаем, сколько у каждой щётки оборотов, какой состав у каждой пасты и что кому лучше подходит. Происходящее гораздо легче контролировать, в том числе визуально, а это очень хорошо для нервной системы как врача, так и пациентов.

Источник
Что ещё может произойти?
- Профгигиену могут банально не доделать.
- Могут не сделать реминерализацию после процедуры, а сделать её хорошо бы сразу — профессионально очищенный зуб очень к ней восприимчив. Нужно это для того, чтобы укрепить эмаль и уменьшить чувствительность к холодному/горячему и любому другому.
- Могут не предложить дополнительную диагностику — рентген или трасиллюминацию. В клиниках, ориентированных на долгосрочные отношения с клиентом, обычно предлагают.
Как понять, что что-то пошло не так?
- Если проблемных зубов вы у себя не замечали, и врач был нем как рыба, но вам почему-то становится больно, это может говорить о неправильной работе. Именно больно — какие-то другие ощущения не считаются.
- Если после чистки налёт появляется слишком быстро — буквально через две недели — значит, эмаль повредили, сделали шероховатой. Если всё хорошо, ощущение, что зубы гладкие, будет не меньше 2 месяцев. Такого чувства сложно добиться обычной домашней чисткой.
Пломба
С ней ошибиться можно уже куда фатальнее.
Что должен сделать врач? При восстановлении зуба крайне желательно использовать раббердам, он же коффердам, он же зелёный или синий латексный платок изоляции.

Раббердам выглядит вот так
Стоматологу он нужен, чтобы как можно лучше защитить рабочее поле от посторонних жидкостей — крови, слюны, гноя. Чистота — залог того, что лишние бактерии внутрь зуба не попадут. А значит, пломба встанет лучше и вероятность вторичного кариеса уменьшится в разы. Кроме того, раббердам отменяет бесконечные ватные валики и слюноотсосы, позволяет не так широко открывать рот и защищает пациента от крошек, фрагментов препаратов и растворов, а также случайных царапин. Короче, очень удобная и полезная штука. Он, конечно, не гарантирует, что с пломбой ничего не случится, но большую часть вопросов благополучно снимает.
Платок стоит 40–80 рублей в закупке и две минуты времени врача.
Его наличие — не абсолютное указание, конечно. Есть ряд ситуаций, когда раббердам использовать не получится — например, при некариозных дефектах в пришеечной области или небольших дырках в зубах у детей и подростков. И с брекетами он несовместим. Но тем не менее отсутствие изоляции с вами должны обсудить.
А ещё врач во время лечения кариеса должен сделать анестезию — чтобы не жалеть пациента и гарантированно хорошенько вычистить весь зуб.
Что может пойти не так? Самое коварное, что может случиться с пломбой — она не приклеится или приклеится не до конца. Это называется полимеризационный отрыв, или микроподтекание. Коварен он потому, что визуально незаметен.
Факторов, почему так происходит, довольно много. Начиная с условий транспортировки и хранения флакончика со связующей системой, заканчивая её качеством (это, кстати, самый дорогой и самый важный компонент реставрации — и есть на что раскошелиться). Индивидуальные особенности, непереносимость компонентов, температура в кабинете — иногда все эти и многие другие факторы складываются в неповторимый коктейль, и возникает микроподтекание. Однако самая частая причина, даже не в этом, а в игнорировании методов компенсации усадки. Они предполагают применение разных материалов для одной реставрации и последовательное, порционное их внесение. Ну и нерасширение показаний для прямой реставрации.
Полость с узким входным отверстием заполняют пластичным материалом, отверждают его, и — всё. Вывалиться он не может из-за узкого «горлышка». Но и к стенкам зуба не приклеивается. Остаётся щель. Еда в неё, конечно, не забьётся, но бактерии вместе со слюной — запросто.
Нарушение герметичности со временем неизбежно начнёт распространяться. А дальше либо пломба выпадет, либо вторичный кариес появится.

Вот оно — микроподтекание. Почти незаметно, а неприятностей много.
Как понять, что что-то пошло не так? Чувствительность после лечения может быть связана с тем, что полость глубокая, воспаление затронуло нерв, и нужно время, чтобы всё успокоилось. Но в этом случае должна быть очень конкретная и заметная динамика: сегодня лучше, завтра — ещё лучше и так далее. После лечения неосложнённого кариеса все неприятные ощущения в зубе должны пройти в большинстве случаев в течение двух недель. Боль, реакция на горячее, холодное и любое другое — вообще всё.
При микроподтекании в покое всё хорошо, но как только на зуб попадает что-то жёсткое, например, кунжутная семечка или кусочек мяса, возникает резкая боль, которая быстро проходит.
Реакция на сладкое будет говорить либо о нарушении герметичности пломбы на уровне эмали, либо о кариесе где-нибудь на контактной поверхности, недоступной обзору. Иногда, но это бывает очень редко, — об обнажении дентина в десневой бороздке.
Что делать? Если жалоб никаких нет, то совершенно неважно, ставили вам пломбу с раббердамом или без. Но, если что-то пошло не так и зуб начинает необычно реагировать и болеть, стоит заглянуть к стоматологу.
Когда вы придёте в клинику с подобной просьбой, вам обязательно должны сделать тест на отрыв: прижать и отпустить к искомому зубу зонд или мелкий инструмент. В тот момент, когда его отпускают, должно быть больно. Если тест положительный, пломбу придётся выпиливать.
Лечение и удаление нерва. Коронки
Что-то может пойти совсем не так и при дифференциальной диагностике между обратимым и необратимым воспалением нерва.
Конечно, чем мучиться и лечить, гораздо проще при любом воспалении убить нерв, да и дело с концом. Но другой пульпы у нас уже не вырастет, что бы там ни говорили «просветлённые» про третий ряд зубов. Можно купить новую пломбу, новую коронку и даже новый имплантат, но только не новый нерв. К тому же в процессе убиения можно занести в канал какую-то инфекцию — например, из кариозной полости. А пульповую ткань невозможно удалить на все 100% — разве что вместе с зубом: система корневых каналов настолько сложная и разветвлённая, что рассчитывать на полную и доскональную обработку не приходится. Так что гораздо выгоднее оставить её в живых.
При этом лечение корневых каналов — самый непредсказуемый вид стоматологических услуг с относительно высоким процентом неудач. Финальное решение об удалении нерва врач принимает во время лечения.
Во-первых, внутри кариозная полость всегда крупнее, чем снаружи, её не так просто оценить.

Источник
Во-вторых, у нас нет единого общего объективного критерия и единого анализа, который говорил бы, обратимо воспаление или нет.
Что должен делать доктор? Лечение всегда должно быть направлено на сохранение нерва, по крайней мере, вначале. И врач, к сожалению, тут находится между молотом и наковальней: пациент может его, условно, наказать за то, что удалил то, чего не следовало или, наоборот, не удалил, то, чего хотелось бы.
Мы у себя в клинике решили этот вопрос так:
- во-первых, не должно быть жалоб на боль;
- во-вторых, перед тем, как начинать лечение, мы делаем температурную пробу: ставим на зуб шарик с хладагентом и спрашиваем у человека, как он себя чувствует. Если нерв ещё можно спасти, как только хладагент приложили, должна возникнуть резкая боль. Как только его убрали, она должна пройти почти сразу. Все другие варианты говорят о какой-то патологии в этом зубе. Например, яркий признак необратимого воспаления таков: когда хладагент приложили, зуб почти не реагирует, но через какое-то время боль начинает нарастать. Ещё один признак — долгая боль после пробы, т.е. следовой эффект.
Таким образом, мы отталкиваемся от признаков воспаления. Их всего пять: боль, отёк, гиперемия (т.е. увеличение притока крови и покраснение), местное повышение температуры, нарушение функций. Главная функция нерва — служить датчиком боли. Её-то мы и проверяем.
Если жалоб и следового эффекта нет, нерв надо сохранять.
Есть в современной стоматологии несколько подходов, которые предполагают лечение воспаления в нерве с его полным или частичным сохранением. Процесс это занудный и небыстрый. Мы ставим временную пломбу, кладём под неё лекарство. Через неделю человек приходит к нам ещё раз, чтобы рассказать, как у него дела. Если дела ещё не очень, но прогресс идёт, мы приглашаем его прийти ещё через неделю. Иногда — но редко — этот процесс наблюдения растягивается на полгода. Мы изучаем зуб, делаем снимки, температурные или электрические пробы. И, когда наконец воспаление утихает, принимаемся за восстановление зуба.
Но бывает и так, что после всех попыток консервативного лечения жалобы не проходят, нарастают или сохраняются. Тогда остаётся только развести руками и сказать: «Ок, мы попробовали, теперь точно знаем, что воспаление необратимое и канал пора пломбировать».
Единственный случай, когда мы даже не пытаемся восстановить нерв: если к нам приходит пациент, который через пару дней собирается уехать куда-то далеко, туда, где не будет квалифицированной помощи. Делаем мы это, чтобы застраховать человека от возможных осложнений: зуб даже с временной пломбой и лекарством может разболеться так, что мало не покажется. И боль тут — самая маленькая из бед (дело, например, может дойти даже до смертельно опасной флегмоны).
Что делать пациенту? Соглашаться, если врач предложит поставить временную пломбу. Это более длинный и хлопотный путь (для клиники, кстати, тоже), но он того стоит.
Пульповая ткань вам ещё пригодится — это барьер между улицей и внутренними средами организма. И, если нерв погибнет, через трубочку, которая от него осталась, бактерии совершенно спокойно смогут попадать в костную ткань, кровь и так далее. К тому же при пломбировании каналов мы расширяем их, тем самым уменьшая количество твёрдых тканей. Срок службы зуба напрямую зависит от того, сколько их осталось в целости и сохранности. Поэтому, если нерв всё же придётся удалить, зуб нужно ОЧЕНЬ сильно беречь. А делать это будет куда сложнее, потому что болевые сигналы о том, что что-то пошло не так, посылать больше некому, и о любой проблеме вы узнаете сильно позже, чем могли бы.
Что ещё обязательно должен сделать доктор? Во-первых, тут тоже нужен раббердам. Во-вторых, электрический или температурный тест. В-третьих, микроскоп и томограф. Они, конечно, порядочно удорожают процесс, но наделать ошибок без них гораздо проще. Может быть, вам повезёт, и терапевт с золотыми руками сделает всё нормально без микроскопа. Но нужно ли вам так рисковать? Золотые руки, они не у всех. Нет процедуры более чувствительной к наличию или отсутствию микроскопа, чем лечение корневых каналов. Особенно — повторное. Возможно, вы сэкономите 5–10 тысяч, но, скорее всего, потеряете какое-то количество процентов вероятности хорошего исхода для этого зуба.
Поэтому, если вы приходите лечить каналы и не находите в клинике ни одного микроскопа, это уже повод развернуться и выйти. С бинокуляром на глазу можно поставить качественную пломбу. Можно сделать вкладку. Но вот качественно вылечить каналы — проблематично.
Коронка
Если после лечения каналов твёрдых тканей остаётся меньше 50% (а так происходит почти всегда), обязательно нужна непрямая реставрация. Кроме коронки, это может быть, вкладка, накладка, инлей или оверлей. А даже если и она, то не обязательно керамическая — вариантов дизайна сейчас очень много. В общем, главное — не пломба. Нам нужен любой способ восполнить количество утраченных тканей.

Источник

Overlay

Inlay

Onlay
На что обратить внимание? Обычно какие-то дополнительные работы врачи предлагают, а пациенты отказываются. В случае с непрямой реставрацией всё ровно наоборот. Посмотрите на свой зуб. Пломбу, которая занимает больше его половины, сложно не заметить. Поговорите со своим стоматологом о накладках.
И ещё один важный момент — если планируется какое-то ортодонтическое лечение, коронку не стоит ставить до того, как оно будет закончено. Разве что временную пластиковую. Но финальную — только после всех других процедур.
Повторное лечение нерва и имплантат
Следующий тонкий момент — сохранять ли зуб или удалять и ставить имплантат. Показания для удаления в последнее время стали необоснованно расширяться. Конечно, это связано с большими успехами и развитием имплантологического лечения и с тем, что для клиник оно более выгодно. Времени тратится сильно меньше, а стоит процедура гораздо больше.
Впрочем, в сложной ситуации, когда, чтобы вылечить корневые каналы, нужно удалить осколок, закрыть перфорацию, провести резекцию верхушки корня и так далее, сохранение зуба может стоить примерно столько же, сколько имплантат. Но это уже частности, и даже в этом случае процесс куда менее рентабелен для врача.
Что должен сделать врач? Наша позиция такова: имплантат — это замечательная альтернатива зубу, которого больше нет. Но всё-таки, если что-то ещё можно спасти, мы засучив рукава берёмся за повторную терапию корневых каналов. Она частенько сопровождается борьбой с какой-нибудь стойкой инфекцией или наличием отломков инструментов, штифтов и других инородных тел.
Если кажется, что вопрос состоит в том, чтобы сохранить часть зуба на какое-то время или поставить имплантат на всю жизнь, — это только кажется.
Свой реставрированный зуб может простоять ещё долгие-долгие годы. И это прекрасно, потому что так сохранится нейрорефлекторный аппарат, контролирующий качество жевания и качество смыкания. А ещё к зубу «прикручены» разнообразные рецепторы — например, барорецептор, контролирующий давление.

Выглядит это так, только вместо руки — зуб
Кроме того, существует чёткая зависимость между количеством зубов, да и, в принципе, состоянием полости рта и старческим слабоумием на пару с Альцгеймером.
Ну и далеко не факт, что имплантат — это навсегда. У него, конечно, нет ни минимального, ни максимального срока службы, да и планового удаления, конечно, быть не может, но зато очень даже может начаться периимплантит — т.е. воспаление костной ткани, которое сопровождается убылью этой ткани и потерей якорных свойств имплантата. Вероятность возникновения периимплантита не так уж мала — по разным исследованиям, от 5 до 28%. Молчу уже про то, что имплантат может и вовсе не прижиться. Есть определённые риски хирургического вмешательства, и от них тоже никуда не деться. Имплантат или какая-то его структура может сломаться — редко, но тоже может. В общем, не выигрывает он у своего родного зуба, пусть и с коронкой, никаких очков.
Вам ведь никто при переломе не предлагает: «А давайте-ка отрежем эту ногу и поставим вместо неё крутейший высокотехнологичный протез — побежите так, что всё золото мира завоюете». Но, опять же, в медицине есть целый ряд случаев, когда ногу всё-таки придётся отрезать.
На что обратить внимание? Если свой зуб можно сохранить хотя бы в каком-то виде, стоматологи обязаны предложить варианты по его спасению. Главный критерий — возможность реставрации. Если вам сразу говорят: «Ой, давайте сразу имплантат, у вас тут сложные каналы» — стоит серьёзно задуматься, не перейти ли в другую клинику.
Каналы могут быть сложные, они могут действительно не подлежать дальнейшему лечению. Но по первому взгляду узнать это невозможно. Это становится понятно только в ходе ревизии.
Врач должен изолировать зуб, убрать кариес и старые пломбы, попытаться спасти нерв, если не получилось — запломбировать каналы и поставить коронку. Только потом, если всё по-прежнему плохо, сказать: «Знаете, нет. Давайте имплантат».
Удаление
Казалось бы, что уж проще. Но — нет. Здесь тоже множество нюансов и вариантов.
Что должен сделать врач? Провести диагностику, например, при удалении непрорезавшихся восьмых зубов обязательно сделать томограмму, и вытащить зуб максимально бережно и нежно, не прихватив ничего лишнего. А после — законсервировать лунку, то есть создать все условия для того, чтобы сформировалась костная ткань, необходимая для имплантата.
Кстати, не нужно принимать за развод удаление зуба и одновременную имплантацию, это не халтура и не авантюра. Это врач хочет иметь возможность поставить имплантат в объём сохранённой костной ткани — сразу, а не после того, как произойдёт её неизбежная убыль.
Ещё одна вполне нормальная ситуация — не развод — если вам предлагают удалить сразу все четыре зуба мудрости под седацией — если есть такая необходимость, конечно.
Что может пойти не так? Ошибка, которая может изрядно испортить вам жизнь, — неполное удаление зуба. Поэтому, если он удаляется по частям, врачи бережно собирают все осколки и обломки, а потом складывают этот 3D-пазл, чтобы удостовериться: в челюсти точно ничего не забыто. А если пазл собрать не выходит, делают снимок.
Единственный случай, когда зуб действительно не нужно полностью удалять — это когда его корни находятся в непосредственной близости с нижним луночковым нервом. Тогда отсекается только коронковая часть, рана ушивается, а корни остаются. Но это такой момент, который понятен сразу, о чём врач обязательно вам расскажет. Случайно такого произойти не может.
Ещё одна ошибка, которая может стоить дорого, — травматичное удаление. Поэтому врачи зачастую долго ковыряются распаторами, делят бормашинкой зуб на корни, долго и вдумчиво качают его щипцами. Всё для того, чтобы операция прошла как можно деликатнее.
Иногда бывают ситуации, когда, например, нужно удалить зуб с обострением воспаления. Чтобы его снять, мы сначала будем лечить канал и только потом удалять зуб. Это нужно, чтобы иметь возможность сразу поставить имплантат.
Распаторы выглядят примерно вот так
Как максимально подстраховаться? Вот вопросы, которые стоит задать доктору перед тем, как он возьмётся за щипцы и попросит широко открыть рот:
— Как вы будете удалять этот зуб?
— Как планируете консервировать лунку?
— Доктор, а как мы будем его восстанавливать?
И самое главное — дождаться от хирурга ответа, что он обязательно планирует, по возможности, сохранить костную ткань.
Итого
Стоматологи тоже люди, и они тоже умеют косячить. Поэтому важно перед началом лечения обсудить со своим врачом все его детали: что он будет делать, зачем и почему. А после, по возможности, проконтролировать работу.
Надеюсь, эта статья поможет вам сохранить зубы, деньги и хорошее настроение.